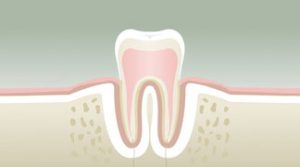
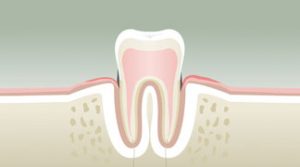
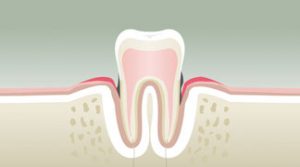
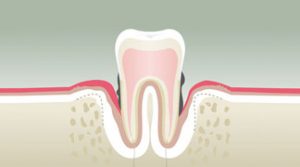
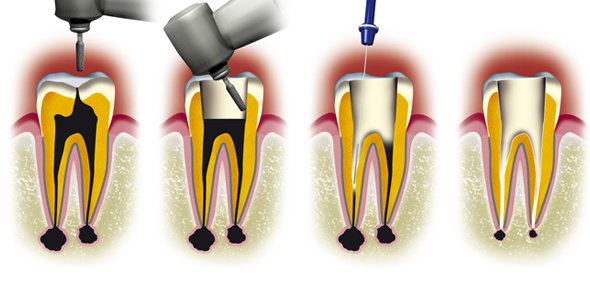
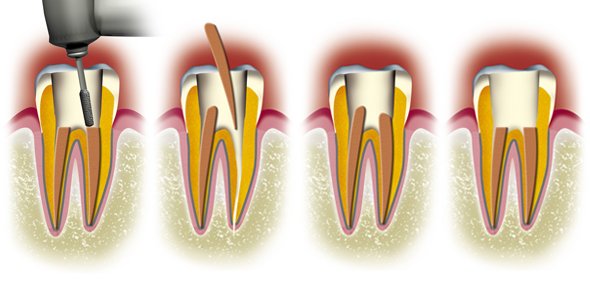
La douleur dentaire est probablement la cause la plus fréquente d’une prise de rendez-vous chez le Chirurgien Dentiste. Les douleurs d’origine dentaire sont réputées être parmi les plus insupportables qui soient. Il s’agit, bien souvent, d’un signal d’alarme qui fait prendre conscience de la nécessité de consulter rapidement, mais dans certains cas, il s’agit d’une véritable urgence médicale pouvant présenter de graves répercussions sur l’activité quotidienne : impossibilité de poursuivre une activité professionnelle normale, insomnies, impossibilité de s’alimenter, fatigue extrême, souffrances d’exceptionnelle intensité. Les douleurs d’origine dentaire sont elles-mêmes la résultante d’une cause sous-jacente, que seul un professionnel pourra déterminer avec précision lors de son diagnostic. La carie et ses conséquences sont une cause non négligeable de ces douleurs.

Facteurs d’apparition de la carie
Les caries dentaires sont la conjonction de trois facteurs concomitants :
• La plaque dentaire : Dans la cavité buccale, plus de 60 espèces de bactéries différentes cohabitent. Ce sont elles qui vont participer à la formation de la plaque dentaire. Certaines d’entre elles fabriquent des acides qui peuvent attaquer les tissus minéralisés de la dent et provoquer ainsi l’apparition de caries. L’hygiène bucco-dentaire est donc le meilleur moyen pour lutter contre ce facteur (Turbine et pièces à main).
• Le terrain : Certaines personnes sont plus à même de présenter des caries que d’autres. C’est le cas lorsque l’émail des dents est mince et donc moins résistant aux attaques acides. De la même façon, des dents malpositionnées retiendront plus facilement les aliments et favoriseront la formation de la plaque bactérienne. Il y a peu de moyens pour lutter contre ce facteur, hormis les traitements orthodontiques destinés à obtenir un alignement propice à l’hygiène dentaire.
• L’alimentation : Certains aliments sont riches en acides (jus de fruits, sodas) et concourent à fragiliser les dents en déminéralisant leur émail. D’autres riches en sucres (bonbons, chips, biscuits apéritifs) sont utilisés par les bactéries qui, en les assimilant, se développent puis les transforment en déchets acides responsables de la déminéralisation de l’émail des dents. Le contrôle de l’alimentation est un moyen facile pour lutter contre ce facteur.
En retirant un seul de ces trois facteurs, les conditions nécessaires à l’apparition de caries ne sont plus réunies (Unit dentaire portable pas cher).